Cada mañana, José Antonio Cánovas madruga para ocuparse de su negocio, una potente empresa agrícola de Los Alcázares. Cada quince días, sin embargo, le toca faltar. El calendario le recuerda su cita en La Arrixaca, donde recibe un novedoso tratamiento de inmunoterapia que mantiene a raya, desde hace dos años y medio, al cáncer de pulmón que padece. Los malos ratos de la quimioterapia y la radioterapia han quedado atrás, y José Antonio se siente vivo y en plena forma. «Llevo una vida normal y corriente, no noto efectos secundarios serios, nada que ver con las sesiones de ‘quimio’», cuenta. Así que mientras su sistema inmune controla al tumor, gracias al nuevo fármaco, él sigue pendiente de su empresa, disfruta de su nieta y espera con ilusión la llegada de otro miembro a la familia.
José Antonio Cánovas fue uno de los primeros pacientes de La Arrixaca en estrenar la inmunoterapia. Desde entonces, decenas de enfermos de cáncer, sobre todo de pulmón y melanoma metastásico, se han beneficiado de estos tratamientos tanto en La Arrixaca como en el Morales Meseguer y el Santa Lucía. No en todos los casos el resultado ha sido tan exitoso, ni mucho menos. La eficacia de estos fármacos varía según el tipo de tumor, y el porcentaje de pacientes con metástasis que consiguen una larga supervivencia es todavía limitado. Pero se ha abierto una ventana de esperanza para situaciones en las que hasta hace cuatro o cinco años no había más alternativa que un rápido desenlace fatal. Así que, sin perder la prudencia, se trata de un paso enorme, «revolucionario», subraya José Luis Alonso, jefe del servicio de Oncología de La Arrixaca.

Los padres de esta nueva estrategia frente al cáncer acaban de ser reconocidos con el Premio Nobel de Medicina. En ocasiones, la Academia Sueca pone el foco en investigaciones o tratamientos todavía en fases experimentales que están lejos de convertirse en realidades tangibles para los pacientes. Esta vez, sin embargo, se trata de un Nobel a pie de cama.
Un nuevo paradigma
James Allison, investigador del Centro de Cáncer MD Anderson de Houston (EE UU), fue el primero en abrir esta nueva vía de la inmunoterapia. Lo suyo fue un auténtico cambio de paradigma: si hasta entonces los tratamientos tradicionales -quimioterapia- combatían directamente al tumor, lo que proponía Allison era un ataque indirecto, un rearme del sistema inmunitario para que los propios linfocitos T del paciente se encargasen de liquidar a las células tumorales.
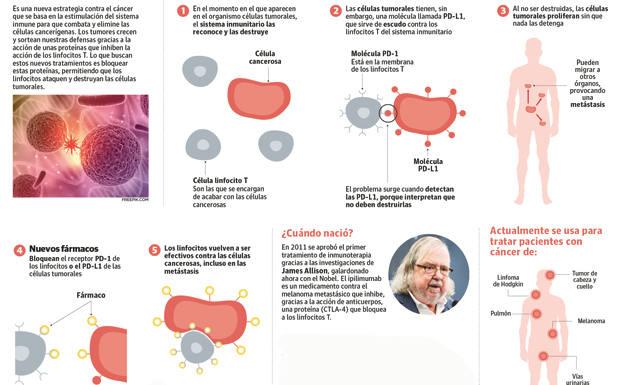
«Nuestro sistema inmune tiene mecanismos de control, una especie de frenos para que los linfocitos T no estén permanentemente activados, lo que podría provocar ataques a estructuras sanas del organismo y enfermedades autoinmunes», explica Silverio Ros, oncólogo de La Arrixaca. Los tumores se aprovechan de esos frenos para crecer sin ser atacados. Unas proteínas presentes en las células tumorales interactúan con proteínas de la membrana de los linfocitos T, bloqueando su acción. En 2011, James Allison lanzó un anticuerpo monoclonal -Ipilimumab en su nombre comercial-, capaz de inhibir a una de estas proteínas del tumor, la CLT-4, y de activar, con ello, a los linfocitos T del paciente contra las células cancerosas.
Los hospitales de la Región empezaron en 2014 a utilizar este primer tratamiento de inmunoterapia en pacientes con melanomas metastásicos. Los resultados fueron muy modestos. «Lo usamos en cuatro o cinco casos, pero tenía una alta toxicidad, provocaba reacciones autoinmunes muy graves», recuerda José Luis Alonso. Sin embargo, lo relevante es que se había abierto una nueva vía contra el cáncer tremendamente prometedora, como muy pronto se confirmó. Porque el segundo Nobel de este año, el japonés Tasuku Honjo, consiguió inhibir otra proteína distinta, la PD-1, para activar a los linfocitos T. Como resultado, empezaron a aparecer fármacos más eficaces y mucho menos tóxicos.
Llegó así el Nivolumab, dirigido especialmente a los pacientes de cáncer de pulmón en fase metastásica. El empresario agrícola José Antonio Cánovas fue de los primeros en recibirlo, y desde entonces ha sido suministrado a entre 70 y 80 pacientes en La Arrixaca, y a otros tantos en el Morales Meseguer. «Hemos logrado una larga supervivencia en el 16% de los enfermos, lo que coincide con los resultados de los ensayos internacionales», explica el oncólogo de La Arrixaca Silverio Ros. Es un porcentaje bajo, pero se trata de un paso muy importante si se tiene en cuenta que hasta la aparición de la inmunoterapia, la tasa era de apenas el 3%, con una supervivencia media inferior al año. «Y en ese 3% hay que tener en cuenta el enorme coste para el paciente, por los efectos de la quimioterapia», subraya Ros.
Calidad de vida
En definitiva, la inmunoterapia ha permitido que un grupo específico de pacientes no solo viva más tiempo, sino que además lo haga con una buena calidad de vida. Además, los efectos secundarios graves de los nuevos fármacos no afectan a más del 3% o 5% de los enfermos, explican los oncólogos.
La combinación de varios fármacos ha conseguido alargar la supervivencia de los pacientes de melanoma en el 50% de los casos
Más aún, posteriores ensayos han permitido incluso recuperar el primer anticuerpo monoclonal de James Allison, el Ipilimumab, para combinarlo, en diferentes dosis, con los nuevos inhibidores de la proteína PD-1. Así ha ocurrido en el tratamiento del melanoma metastásico, con resultados muy esperanzadores. «Antes, nos encontrábamos con pacientes jóvenes con un pronóstico de nueve meses de supervivencia. Ahora, gracias a esta nueva vía, conseguimos que se superen los tres años en más del 50% de los casos», subraya José Antonio Macías, oncólogo encargado de la consulta de pulmón y melanoma en el Morales Meseguer. «Antes un 50% de pacientes no acababan el año, y ahora un 50% siguen vivos tras iniciar el tratamiento», resume Teresa García, jefa de sección de Oncología del Santa Lucía.

Las investigaciones avanzan en dos direcciones. De un lado, se buscan fármacos más eficaces y que, además, den resultados en otros tumores, más allá del pulmón y el melanoma. Al mismo tiempo, los científicos tratan de identificar biomarcadores que permitan seleccionar mejor a los pacientes, porque la inmunoterapia no funciona en todos los casos, como ha quedado en evidencia a lo largo de estos años. «Se está avanzando en esa dirección. Gracias a eso, si antes el porcentaje de pacientes de cáncer de pulmón tratados con inmunoterapia con larga supervivencia era del 16%, ahora estamos llegando ya al 40%», explica Silverio Ros.
Sin embargo, «aún no tenemos biomarcadores claros», puntualiza José Antonio Macías. De momento, los que hay permiten, en algunos casos, que la inmunoterapia se ofrezca como tratamiento de primera línea, sin recurrir previamente a la quimioterapia, como ocurría hasta ahora.
También en vejiga
Se empezó con pulmón y melanoma, pero los nuevos tratamientos de inmunoterapia han comenzado a utilizarse también «en vejiga, laringe, cabeza y cuello», explica Teresa García. Además, a los fármacos aprobados por la Agencia Europea del Medicamento y ya incluidos en la cartera de servicios del Sistema Nacional de Salud se suman los innumerables ensayos clínicos que han ido surgiendo en los últimos años.
«Es una auténtica explosión, hay cientos de estudios en marcha», subraya José Luis Alonso, jefe de Oncología de La Arrixaca. En este hospital hay en estos momentos diez ensayos abiertos, que van desde el cáncer de ovario al de cabeza y cuello. Mientras, el Morales Meseguer participa en estudios encaminados a probar la eficacia de inmunoterapias frente a tumores digestivos y algunos tipos específicos de cáncer de mama.
Los hospitales murcianos participan en más de una decena de ensayos clínicos con estas nuevas terapias
El coste supera los 40.000 euros por paciente al año. Los oncólogos denuncian «inequidades»
Además, se empieza a valorar la inmunoterapia no solo como una opción para pacientes con metástasis, sino también como tratamiento cuando el tumor está localizado.
Así ocurre, por ejemplo, en algunos casos de cáncer de pulmón. Asimismo, hay estrategias en marcha que combinan inmunoterapia y quimioterapia. En definitiva, «no estamos ante la panacea, porque es un tratamiento para situaciones y características muy concretas, pero en esos casos se están consiguiendo resultados espectaculares», resume José Luis Alonso. El bombardeo de nuevos avances en la publicaciones científicas es constante: desde la eliminación por primera vez de un cáncer de mama metastásico, lo que permitiría hablar de curación, hasta nuevas técnicas capaces de reducir el cáncer de pulmón en un 80% de los casos. Pero se trata todavía de ensayos iniciales, y queda mucho para que sus resultados sean confirmados y se concreten en la práctica clínica.
La investigación es fundamental, como también lo es el acceso de los hospitales a los ensayos clínicos, un hándicap para regiones como Murcia frente a los grandes centros de Madrid y Barcelona. Se necesitaría más plantillas y más medios para poder competir.

También preocupa la lentitud en la incorporación de los nuevos fármacos al sistema. «Entre que la Agencia Europea del Medicamento aprueba un fármaco y podemos hacer uso en los hospitales transcurre aproximadamente año y medio. En Francia no es así, porque los medicamentos se incorporan directamente, pero en España hay primero un proceso de negociación entre el Ministerio y las farmacéuticas para fijar los precios, un proceso que es además opaco», lamenta Francisco Ayala, jefe de sección de Oncología del Morales Meseguer. Una vez incorporado al Sistema Nacional de Salud, se producen «inequidades» entre las comunidades, porque si bien hay un informe terapéutico que fija el uso del medicamento en toda España, también queda un margen para su aplicación en los diferentes territorios. Cada servicio autonómico de salud dispone de su propia comisión evaluadora, algo que para Francisco Ayala genera desigualdades.
Los tratamientos de inmunoterapia alcanzan un precio de entre 40.000 y 60.000 euros por paciente, señala. «Al principio costaban incluso 80.000», matiza Ayala.
En la Región son ya centenares los pacientes que se benefician de estos medicamentos, lo que dispara la factura farmacéutica hospitalaria. La necesaria sostenibilidad del sistema choca con el alto coste de fármacos que oncólogos y pacientes reclaman como imprescindibles para mejorar la atención. Encontrar solución a este dilema será tan trascendente como los propios avances de la ciencia.